HERMAFRODITISMO:
 Implica una discrepancia entre la morfología de las
gónadas y los genitales externos. Por
lo tanto, a una persona con genitales externos ambiguos se le llama intersexual o hermafrodita. Las
condiciones intersexuales se clasifican según el aspecto histológico de las
gónadas.
Implica una discrepancia entre la morfología de las
gónadas y los genitales externos. Por
lo tanto, a una persona con genitales externos ambiguos se le llama intersexual o hermafrodita. Las
condiciones intersexuales se clasifican según el aspecto histológico de las
gónadas.
Los
pacientes hermafroditas verdaderos
tienen tanto tejido ovárico como testicular. Se denomina pseudohermafrodita masculino a
aquellos que tienen tejido testicular pero genitales externos femeninos; y pseudohermafrodita femenino a aquellos
que tienen tejido ovárico pero genitales externos masculinos.
Con
excepción de los hermafroditas verdaderos, el patrón de cromatina sexual y el
cariotipo suelen corresponder al sexo gonadal.
·
PSEUDOHERMAFRODITAS FEMENINOS: estos pacientes tienen núcleos cromatina positivos y
constitución cromosómica 44, XX.
La causa más frecuente es la hiperplasia
suprarrenal virilizante congénita.
En este caso no existe alteración ovárica, sin embargo, la producción excesiva
de andrógenos por las glándulas suprarrenales, provoca la masculinización de
los genitales externos durante el período fetal, que varía desde una
hipertrofia de clítoris hasta genitales casi masculinos. Esta forma clínica es
heredada con rasgo autosómico recesivo.
En
ciertos casos un tumor masculinizante como el arrenoblastóma en la madre ha
causado pseudohermafroditismo femenino en su niña.
·
PSEUDOHERMAFRODITISMO MASCULINO:
Estos
pacientes presentan núcleos cromatina sexual negativos y un complejo
cromosómico sexual XY. Estas anormalidades están causadas por deficiente
producción de andrógenos por parte de las células intersticiales de los
testículos (células de Leydig) asociado a una igualmente escasa producción de
Factor Inhibidor de Müller (FIM), también bajo la responsabilidad de los
testículos fetales. El desarrollo morfológico testicular de estos varones varía
desde rudimentario hasta normal.
ALTERACIONES RELACIONADAS CON INTERSEXUALIDAD

·
FEMINIZACIÓN TESTICULAR:
Las
personas con esta rara alteración parecen mujeres a pesar de la presencia de
testículos y cromosomas sexuales XY. Los genitales externos son femeninos, pero
la vagina suele terminar en un fondo de saco ciego. El útero y las trompas de
Falopio están ausentes o son rudimentarias. En la pubertad, existe un
desarrollo normal de las mamas y de características femeninas; pero no ocurre la menstruación.
Los
testículos suelen estar en el abdomen o en los conductos inguinales, pero
pueden descender hasta dentro de los labios mayores. Estos suelen ser
funcionales, pero se sabe de cierta resistencia de las células de los pliegues
urogenitales y labio-escrotales a la testosterona por lo que se explicaría la
ausencia de masculinización. Se cree que se debe a un defecto en el mecanismo
del receptor androgénico.
·
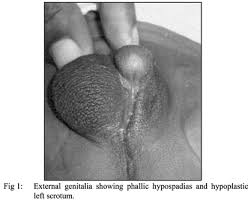
HIPOSPADIAS:
 Son
malformaciones relacionadas con orificio uretral ectópico. La placa glandular no se canaliza
adecuadamente por falta de fusión de los pliegues urogenitales. En estos
casos el orificio uretral desemboca en la superficie ventral del glande
peneano, o en casos menos frecuentes, en la superficie ventral del cuerpo del
pene. Al mismo tiempo esto provoca un encorvamiento en sentido ventral del
pene, trastorno conocido como encordamiento.
Son
malformaciones relacionadas con orificio uretral ectópico. La placa glandular no se canaliza
adecuadamente por falta de fusión de los pliegues urogenitales. En estos
casos el orificio uretral desemboca en la superficie ventral del glande
peneano, o en casos menos frecuentes, en la superficie ventral del cuerpo del
pene. Al mismo tiempo esto provoca un encorvamiento en sentido ventral del
pene, trastorno conocido como encordamiento.
Esta malformación se produce por insuficiente
producción de andrógenos por el testículo fetal, por falta de sitios receptores
adecuados para las hormonas, o por ambos.
Aunque
existen cuatro tipos de hipospadias: glandular, peneano, penoscrotal y
perineal, los dos primeros constituyen alrededor del 80% de los casos.
·
EPISPADIAS:
es de origen similar al anterior, la diferencia reside en que esta malformación
se caracteriza por un orificio uretral externo ectópico en la superficie dorsal del glande o cuerpo
peneano.
Otras
malformaciones muy poco frecuentes son AGENESIA
DEL PENE, PENE BÍFIDO O DOBLE, MICROPENE.
MALFORMACIONES DE ÚTERO Y VAGINA
Se
relacionan con el proceso de desarrollo de los conductos paramesonéfricos de
Müller en conjunto y con el desarrollo y canalización adecuada de la placa
vaginal.
Los
diversos tipos de duplicación uterina y malformaciones vaginales se deben a:
1) fusión incompleta de los
conductos paramesonéfricos de Müller;
2) desarrollo incompleto de un
de los conductos paramesonéfricos de Müller;
3) desarrollo inadecuado de
porciones de uno o ambos conductos müllerianos;
4) canalización incompleta de la
placa vaginal
·
ÚTERO DOBLE (DIDELFO): defecto en la fusión de las porciones
inferiores de los conductos paramesonéfricos, puede estar relacionado con
vagina doble o única. Externamente parece un útero normal pero está dividido
internamente por un tabique medial.
·
ÚTERO BICORNE: ocurre cuando la fusión incompleta
afecta a sólo la porción superior de los conductos paramesonéfricos. Si se
retrasa el desarrollo de un de los dos conductos se formará un útero bicorne con CUERNO RUDIMENTARIO.
Una variación podría ser el útero unicorne con una sola trompa de Eustaquio.
·
FALTA DE LA VAGINA Y ÚTERO: en una de cada 4000 nacidas ocurre falta de vagina, como consecuencia del
defecto en el desarrollo de los bulbos senovaginales para formar la placa
vaginal. Si consideramos que el
contacto del primordio uterovaginal con el seno urogenital entiende una
inducción cuando falta la vagina el útero suele estar ausente también.
ALTERACIONES EN EL PROCESO DE DESCENSO GONADAL
CRIPTORQUIDIA: o testículo no descendido. Ocurre en casi el 30% de
los varones prematuros. La criptorquídia suele ser unilateral o bilateral. Si
ambos testículos permanecen dentro o justo fuera de la cavidad abdominal (en el
conducto inguinal, por lo general), no alcanzan a madurar y con frecuencia son
estériles. Un factor causante de esta malformación sería la inadecuada
producción de andrógenos por los testículos fetales.
HERNIA INGUINAL CONGÉNITA: se debe a una persistencia de la apófisis vaginal.
Asas del intestino pueden herniarse a través de él hacia el escroto o los
labios mayores.
HIDROCELE:
la porción superior de la apófisis vaginal permanece permeable pese al cierre.
El líquido peritoneal puede llenar la apófisis vaginal formando un hidrocele del testículo y cordón espermático.
ESTRUCTURAS VESTIGIALES DERIVADAS DE LOS CONDUCTOS
GENITALES EMBRIONARIOS:
Durante la conversión de los conductos mesonéfricos
y de los paramesonéfricos en estructuras adultas, algunas de sus partes pueden
permanecer como estructuras vestigiales, las cuales son raras a menos que
ocurran cambios patológicos en ellas.
RESTOS MESONEFRICOS EN VARONES:
El
externo ciego craneal del conducto mesonéfrico puede persistir como un apéndice del epidídimo, caudal la
cabeza del epidídimo. Restos de
túbulos mesonéfricos suelen persistir como cuerpos pequeños denominados paradídimo, caudal a los conductillos
eferentes.
RESTOS MESONEFRICOS EN MUJERES:
El
extremo craneal de los conductos mesonefricos puede persistir como un apéndice vesicular.
Cercanos
al útero, algunos túbulos rudimentarios pueden persistir como paraoóforo. Partes del conducto
mesonéfrico, que corresponden al conducto deferente y eyaculador, pueden
persistir como el conducto de Gärtner,
a lo largo de la pared uterina o vaginal. Estos restos pueden dar origen
a los quistes del conducto de Gärtner.
RESTOS PARAMESONEFRICOS EN VARONES:
El
extremo craneal del conducto paramesonéfrico puede persistir como un apéndice vesicular del testículo, que
se una al polo superior de éste.
RESTOS PARAMESONEFRICOS EN MUJERES:
Parte
del extremo craneal del conducto paramesonéfrico que no contribuye al
infundíbulo de la trompa de Falopio puede persistir como un apéndice vesicular
denominado: hidátide de Morgagni.