EXAMEN DE TORAX.
La caja torácica está formada por 12 pares de costillas que articulan
por detrás con las vértebras. Por delante, las siete primeras articulan por
delante con el esternón; las costillas 8, 9 y 10 se van uniendo entre ellas y
forman el reborde costal.
Reconocemos como límite superior del
tórax:
- por
delante el relieve del borde superior del manubrio esternal y ambas clavículas.
- por
detrás una línea trazada entre ambas articulaciones acromio claviculares pasando
por la apófisis espinosa de la 7ª cervical.
.jpg) El
límite inferior está representado por el relieve del reborde costal y apéndice
xifoides,extendiéndose por detrás hasta la 12ª costilla. Estos límites externos
no son absolutos respecto del contenido interior de la cavidad, ya que ambos
vértices pulmonares sobresalen parcialmente por encima hacia el hueco
supraclavicular. Asimismo la forma abovedada del diafragma por debajo determina
un plano de superposición entre los contenidos torácico y abdominal desde las
regiones mamarias hasta el ombligo. El examen físico del tórax (en lo que se
refiere al aparato respiratorio) se efectúa según la clásica secuencia
INSPECCIÓN- PALPACIÓN- PERCUSIÓN- AUSCULTACIÓN.
El
límite inferior está representado por el relieve del reborde costal y apéndice
xifoides,extendiéndose por detrás hasta la 12ª costilla. Estos límites externos
no son absolutos respecto del contenido interior de la cavidad, ya que ambos
vértices pulmonares sobresalen parcialmente por encima hacia el hueco
supraclavicular. Asimismo la forma abovedada del diafragma por debajo determina
un plano de superposición entre los contenidos torácico y abdominal desde las
regiones mamarias hasta el ombligo. El examen físico del tórax (en lo que se
refiere al aparato respiratorio) se efectúa según la clásica secuencia
INSPECCIÓN- PALPACIÓN- PERCUSIÓN- AUSCULTACIÓN.
Es imprescindible desvestir al individuo,
por lo que se considera grave error efectuar cualquier maniobra con la ropa
puesta, por la alta chance de obtener falsa información en tal condición.
El pulmón derecho está formado por 3 lóbulos
(superior, medio e inferior) y, el izquierdo, por dos (superior e inferior). La
tráquea tiene una longitud de 10 a 11 cm y un diámetro de 2 cm. A la altura del
ángulo esternal, por delante, y de D4, por detrás, se bifurca en los dos
bronquios principales. El derecho es más grueso, corto y vertical, y, por lo
mismo, está más expuesto a la aspiración de cuerpos extraños. Los pulmones
están cubiertos por las pleuras: la hoja visceral adosada a los pulmones y la
parietal, adosada a la pared interior de la caja torácica. Entre ambas queda un
espacio virtual. Las pleuras se encuentran adosadas entre sí y se desplazan con
la respiración ya que normalmente existe una fina capa de líquido que las
lubrica.
INSPECCIÓN:
Inicialmente, la actitud espontánea del
paciente puede brindar datos valiosos en cuanto al alivio o empeoramiento de
sus síntomas.
La ortopnea es la adopción de la posición
de sentado para el alivio de la disnea. Causas de ortopnea: la más común es la insuficiencia
cardíaca izquierda. También el alivio de la compresión abdominal en las
distensiones abdominales severas, y en algunas crisis respiratorias en las que
adoptar esa posición permite una mejor posición funcional para los músculos
accesorios de la ventilación.
El hallazgo inverso se denomina Platipnea.
Causas de platipnea: Shunts intracardíacos o intrapulmonares que disminuyen su magnitud
en dicha posición. La trepopnea representa lo mismo cuando la posición
preferencial es en un determinado decúbito lateral, empeorando al adoptar el
opuesto. Causas de trepopnea: Derrame pleural masivo, atelectasia pulmonar, deformidades
anatómicas severas. En todas ellas, el paciente obtiene mejor ventilación
expandiendo más el pulmón sano al colocarlo en el plano superior.
Otro dato a evaluar lo constituye el
patrón ventilatorio del paciente.
Respiración normal: En una inspiración normal, se expande
el tórax por acción del diafragma. Puede ser a predominio costo-abdominal, costal
o abdominal. Al contraerse el diafragma
durante la inspiración, el abdomen se expande hacia adelante. Como se sabe, un
individuo sano en reposo utiliza el diafragma como principal músculo
inspiratorio, siendo la exhalación un fenómeno pasivo. A medida que aumenta su requerimiento
ventilatorio en situaciones críticas, dicha demanda requiere del uso de sus músculos
accesorios, tanto inspiratorios (intercostales, trapecio,
esternocleidomastoideo, pectorales) como espiratorios (pared abdominal,
deltoides, intercostales, etc).

Este trabajo muscular puede ser evidente
ya a la inspección o requerir de la palpación para ser descubierta. Cuando su intensidad
es marcada, representa un esfuerzo excesivo que puede conducir al agotamiento o
fatiga muscular con riesgo de vida, constituyendo una verdadera urgenciamédica.
Esta situación se denomina genéricamente “dificultad respiratoria” y además de
la disnea en reposo, se acompaña de aleteo nasal, y otros signos relacionados
al ejercicio intenso como sudoración profusa y sensación de calor. No configura
un diagnóstico específico de ninguna patología, ya que puede presentarse en un
sinnúmero de enfermedades respiratorias o de cualquier índole, sino que su
hallazgo apunta al enorme esfuerzo desarrollado por el paciente y el riesgo de
paro respiratorio por agotamiento de persistir tal condición.
Un signo característico de esfuerzo
inspiratorio está dado por el aumento exagerado de la presión negativa
inspiratoria, determinando la exageración de la depresión de las partes blandas
en los huecos o espacios entre los huesos de la caja torácica. Dicho signo se
denomina “tiraje” y
puede aparecer localizado en el hueco supraclavicular, supraesternal o en los
espacios intercostales. Es más evidente en individuos delgados o desnutridos.
Al aparecer la fatiga muscular, el
diafragma y la pared abdominal ya no se contraen, y la ventilación depende del
trabajo del resto de los músculos accesorios. El diafragma y la pared abdominal
son arrastrados pasivamente con las variaciones de presión en ambos tiempos del
ciclo respiratorio, invirtiéndose el sentido normal de su desplazamiento. Así,
en la inspiración son succionados hacia el tórax, y en la espiración empujados
hacia adelante, observándose en el individuo que la pared abdominal se mueve en
sentido opuesto a la parrilla costal. Comparando
entonces
el movimiento simultáneo del tórax y el abdomen, ambos se desplazan en sentido inverso
a semejanza de un balancín, situación denominada “respiración paradojal”, signo que precede al paro
respiratorio por fatiga.
TÓRAX-ABDOMEN:
No hay una figura geométrica ni medidas
exactas para definir un tórax normal, dadas las variantes anatómicas de acuerdo
con la constitución individual, la edad, el sexo, la actividad física, y otras
múltiples variables que no representan enfermedad. El tórax conserva la
simetría general en su configuración exterior y en su movilidad, si bien puede
haber mínimas diferencias en el desarrollo individual de la caja y las mamas.
El observador debe ubicarse frente al paciente para comparar ambos hemitórax y
ubicar los principales puntos de reparo anatómicos: los relieves claviculares,
escapulares, los arcos costales, esternón y xifoides, pezones, y los relieves de
partes blandas. Las regiones torácicas se dividen según las líneas verticales y
horizontales convencionales,a los efectos de localizar cualquier lesión en la
historia clínica.
Las alteraciones anatómicas torácicas
pueden ser congénitas o adquiridas. Mencionaremos las
principales:
v
Tórax
enfisematoso o en tonel: la caja se deforma por la
hiperinsuflación permanente
en el enfisema pulmonar, con aumento a predominio del diámetro anteroposterior
desproporcionadamente.
v
Tórax
cifoescoliótico: La exageración de la curvatura a
concavidad anterior en la columna
dorsal (cifosis) habitualmente se combina con la desviación lateral de la misma (escoliosis).
Éstas pueden ser congénitas o adquirirse por lesiones óseas como las fracturas vertebrales,
o bien como vicio postural.
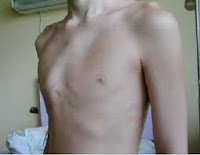 v
Pectus
excavatum (o infundibuliforme) y pectus carinatum (o pecho de paloma): constituyen
la deformidad por hundimiento o protrusión, respectivamente, del esternón,
respecto de la
parrilla costal.
v
Pectus
excavatum (o infundibuliforme) y pectus carinatum (o pecho de paloma): constituyen
la deformidad por hundimiento o protrusión, respectivamente, del esternón,
respecto de la
parrilla costal.
PALPACIÓN
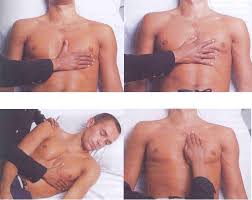
La palpación del tórax, en lo referido al
aparato respiratorio, consiste en aplicar el sentido del tacto del observador
con el paciente en actitud pasiva, o activa cuando se le solicita alguna maniobra.
Referiremos los principales hallazgos en
este sentido.
- Enfisema subcutáneo: la crepitación del
tejido celular subcutáneo ocurre por la presencia de gas en su interior. La
fuente más frecuente de gas en dicho sitio es el aparato respiratorio, cuando
existe un punto de rotura que permite la salida del aire a presión que diseca
el tejido celular extendiéndose en un área proporcional al volumen de aire que
se introduce en él. El punto anatómico de la rotura puede estar a cualquier
nivel de la vía aérea. Así, las roturas laríngeas o traqueales traumáticas, las
fístulas bronquiales tuberculosas, la rotura de una bulla, o las heridas
penetrantes en el tórax permiten el escape de aire que se dirige hacia las
porciones superiores del tórax y pueden extenderse hacia el cuello y la cara provocando
marcadas deformidades si la brecha continúa abierta. El operador debe palpar
toda el área y delimitarla con tinta, a fin de precisar su crecimiento o
disminución.
-
Como se anticipara, la palpación también puede descubrir la actividad de los músculos
accesorios de la ventilación, particularmente el esternocleidomastoideo y el deltoides.
La presencia de fracturas costales se detecta clínicamente palpando puntualmente
cada uno de los arcos costales con provocación de dolor exquisito en el arco
fracturado (“one finger pain”) Si hubiera desplazamiento franco, además es posible
palpar el crujido costal y aun la presencia de un escalón óseo en el extremo fracturario.
Estas maniobras deben ser suaves ya que la intensidad del dolor es máxima, como
así también por el riesgo de perforar la pleura parietal o visceral. Asimismo,
en ancianos osteoporóticos o en pacientes con lesiones óseas previas (metástasis,
osteodistrofia renal, etc) se corre el riesgo de provocar fracturas con esta
maniobra.
EXPANSIÓN
La exploración de la expansión torácica
tiene por objeto detectar diferencias comparando ambos hemitórax , dado que en
la inspiración el movimiento de los arcos costales amplía los diámetros
anteroposterior y transversal en forma simétrica. El examinador se coloca en
línea recta por detrás del paciente sentado, apoyando ambas manos plenamente
abarcando los arcos costales y dirigiendo los pulgares hacia la línea media. En
una inspiración profunda, el tórax de un adulto sano expande ambos hemitórax en
un rango variable 5 a 10 cm La maniobra se puede repetir colocándose frente al
paciente y colocando las manos en el reborde costal con idéntica técnica.
Esta maniobra puede descubrir la falta de
expansión suficiente en forma unilateral o bilateral. No detecta anomalías
leves, de modo que si el operador es capaz de detectar la falta de expansión de
uno o ambos hemitórax, es porque la lesión causal es de gran magnitud. No obstante,
severas patologías pleuropulmonares no son detectadas por esta maniobra.
VIBRACIONES
VOCALES (VV)
Desde su punto de origen en la laringe, la
voz se transmite hacia la pared del tórax como una vibración palpable conducida
a través de los órganos del aparato respiratorio (tráquea, bronquios,
parénquima pulmonar, pleuras). Para tener una cabal idea de la sensación
vibratoria vocal, el aprendiz puede palpar la cara anterior del cuello mientras
habla. Toda vez que alguna causa patológica favorece su conducción (aumentando
su intensidad) o la impide (disminuyendo su intensidad), el explorador puede
detectarlo siempre que la lesión causal sea de cierta magnitud, palpando la
pared y comparando la simetría del hallazgo. La técnica de exploración de las vibraciones
vocales se efectúa sobre la piel desnuda. El paciente sentado o parado
pronuncia cualquier palabra de varias sílabas (clásicamente “treinta y tres”)
repitiéndola todas las veces que sea necesario mientras el médico compara
simétricamente la intensidad con que se perciben.
La maniobra puede efectuarse con la cara
palmar, la cara dorsal, o la superficie cubital de la mano exploradora. Puede
efectuarse en forma bimanual, o unimanual de acuerdo con la sensibilidad del
examinador. Esta exploración tampoco detectará lesiones de carácter leve, por
lo que cualquier hallazgo anormal sugiere una lesión de gran magnitud
subyacente. No es posible explorar las regiones donde los omóplatos anulan la
conducción vibratoria.
Causas
de aumento de VV:
-Consolidación
o condensación pulmonar: cualquier sonido se transmite mejor a través de una
masa
sólida o densa. Para tener una idea cabal de ello, el aprendiz puede apoyar su
mano en un
extremo
de una mesa y pedir a un ayudante que golpee suavemente en el otro extremo para
apreciar la vibración. El mismo fenómeno se verifica cuando el aire alveolar es
representado por una masa densa como un block neumónico o un tumor sólido de
gran tamaño. Las VV aumentadas son una característica fundamental del síndrome
de condensación pulmonar.
Causas
de disminución de VV: por la misma razón, toda vez que se interpone aire o
líquido
entre
la fuente de conducción y la pared torácica, se disminuye la intensidad de VV.
El mismo
efecto
ocurre si el bronquio correspondiente no está permeable o si la densidad del
parénquima
pulmonar
disminuye marcadamente.
Unilateral:
Neumotórax – Derrame pleural – Atelectasia
Bilateral:
Obesidad – Edema - Enfisema pulmonar – Enfisema subcutáneo.
PERCUSIÓN
Al aplicar un golpe sobre cualquier
objeto, el sonido resultante dependerá de la conformación del mismo. Los
objetos macizos generan un ruido seco y apagado, mientras que los que contienen
aire dan un sonido con cierta resonancia. La percusión del tórax se efectúa con
la técnica universal digito-digital, excepto en la columna vertebral donde se
percute con la técnica unimanual.
Los sonidos obtenidos se caracterizan como:
-
Sonoridad: el ruido es grave y retumbante, como el golpe sobre el parche de un tambor.
Corresponde a la mayor parte del tórax, incluyendo el esternón y la columna vertebral.
-
Matidez: seco y apagado, de corta duración. Para conocerlo, el aprendiz puede percutir
el muslo o la masa del deltoides. Un punto intermedio entre sonoridad y matidez
es la submatidez.
-
Timpanismo: sonido con cierto timbre musical y resonante. Corresponde a grandes
cavidades con aire.
En general, el cuerpo humano normal ofrece
todas las variantes de los sonidos percutorios. El carácter patológico está
determinado porque el hallazgo no corresponde al sitio explorado. Es decir, es
normal la matidez en el muslo, pero es patológico encontrarla en el espacio de
Traube. Ese hecho también pone de manifiesto que no hay excusas para desconocer
los sonidos y la técnica de la percusión.
AUSCULTACIÓN: Aplicando
el estetoscopio se pueden escuchar los sonidos producidos por el paso del aire y por
la voz.
El sonido del murmullo vesicular corresponde al movimiento de aire hacia
el parénquima pulmonar, y se percibe mejor en inspiración profunda a través de
la boca. Su hallazgo sugiere que el bronquio es permeable y el pulmón recibe
ventilación en la región correspondiente. Es decir entonces que su ausencia
implica la falta de ventilación adecuada en dicha zona pulmonar.
Aplicando el instrumento sobre la laringe,
se percibe el sonido normal de la respiración glótica,
audible en ambos tiempos de la respiración. Si este mismo sonido es percibido
sobre el tórax, el hallazgo es patológico y constituye el soplo tubario o brónquico.
Nuevamente, se insiste en la necesidad de
comparar simétricamente ambos hemitórax para
destacar
los hallazgos en uno y otro lado. Se destaca que para percibir los distintos
fenómenos auscultatorios, la lesión originante debe tener cierto tamaño, y
estar en contacto con la pared torácica. Si se interpusiera líquido (derrame pleural),
aire (neumotórax) o una porción de tejido pulmonar sano, se reduce o desaparece
la chance de detectarlo.
Soplo tubario: característico de las condensaciones
pulmonares, que conducen con
facilidad
el sonido de la respiración glótica hasta el tórax.
Soplo pleural: o soplo en E , cuando hay relajación
pulmonar por compresión, típica del
límite
superior de los derrames pleurales.
Soplo anfórico: es el paso de aire por una gran
cavidad que es ventiladapor un bronquio permeable. Se lo puede imitar soplando
por el pico de una botella vacía.
Estertores
o Rales secos: - Roncus (similar
al onquido o ronroneo de un gato, en caso de secreciones viscosas u obstrucción
en grandes vías aéreas)
- Sibilancias (silbido agudo audible en caso de
obstrucción de vías aéreas de menor calibre como en la crisis asmática o el
EPOC).
Estertores
o Rales húmedos: -Crepitantes:
comparables a frotar un mechón de cabello frente al oído, o a la apertura de
una esponja húmeda. Corresponden a la apertura de alveolos colapsados o llenos
de líquido, como en la neumonía y el edema pulmonar.
- Subcrepitantes: o de burbuja, por la movilización de
secreciones por el paso de aire en bronquios de pequeño tamaño.
-Frote pleural: ruido de vaivén por el frotamiento de las pleuras
despulidas en las pleuritis de cualquier causa. Frotando con firmeza dos dedos
secos entre sí frente al oído se percibe un ruido similar.
En el caso puntual de la obstrucción de
vía aérea a nivel laríngeo o traqueal, el paso del aire a través de un área
reducida produce el sonido conocido como estridor, de tono agudo y rudo. Se lo puede
imitar cerrando voluntariamente la glotis e inspirando enérgicamente. La intensidad
del mismo puede hacerlo audible aun sin usar estetoscopio, aunque en casos
leves suele ser necesario utilizarlo para detectarlo.
Auscultación
de la voz: del mismo modo que al palparlas, las vibraciones pueden ser auscultadas
con el estetoscopio apoyado en el tórax. Normalmente sólo se percibe un sonido vibrante,
como el de una radio mal sintonizada, sin diferenciarse palabras articuladas. El
paciente pronunciará nuevamente “treinta y tres” o cualquier vocablo con varias
sílabas. Las anomalías corresponden al aumento o disminución en la calidad de
audición. Cuando se facilita la transmisión, el aumento de la percepción de la
voz auscultada se clasifica en tres grados, que representan simplemente tres
grados distintos de la misma alteración:
-
Broncofonía: es la audición de la voz auscultada en forma intensa y por encima
de lo normal, sin distinguirse palabras claras.
-
Pectoriloquia: cuando además de la acentuación de la intensidad, se puede
distinguir claramente cada palabra articulada, como si el paciente nos hablara
por teléfono.
-
Pectoriloquia áfona: representa el punto máximo de transmisión vocal, en el que
la calidad de la audición es tan marcada que el examinador puede percibir las
palabras dichas “en secreto” o “cuchicheadas” por el paciente, como si
estuviera susurrando al oído sin utilizar sus cuerdas vocales para hablar.
Por
el contrario, la abolición de la voz auscultada tiene el mismo valor que su
palpación, y reconoce las mismas causas: derrame pleural, neumotórax y
atelectasia.





.jpg)




